La viruela del mono, también conocida como monkeypox, es una infección causada por un virus. Históricamente se transmitía de los animales a los seres humanos pero, en la década de los setentas, se identificó la transmisión de humano a humano. La mayoría de casos se habían registrado en zonas de selva tropical de África central y occidental, donde se habían ido produciendo brotes esporádicamente. Pero, desde mayo del 2020, se comenzaron a detectar casos en otros países. Primero en el Reino Unido y ahora ya hay casos en países de todo el mundo, especialmente en Europa.
Según cifras de finales de julio de este año en Europa se han notificado más de 9,000 casos. España es el país que encabeza la lista, con más de 3,700 casos, seguido de Alemania, con 2,300 y Reino Unido, con 2200 aproximadamente. Fuera de Europa se han reportado unos 5,500 casos de los cuales 3,500 corresponden a Estados Unidos y 600 a Canadá, según explica a Vida y Salud el Dr. Xavier Martínez-Gómez, jefe del Servicio de Medicina Preventiva y Epidemiología del Hospital Vall d’Hebron, de Barcelona, en España.
El monkeypox provoca síntomas parecidos a los que tenían los pacientes con viruela en el pasado -antes de su erradicación en 1980- aunque menos graves. Podríamos decir que se trata de una enfermedad comparable a la varicela (aunque más larga y menos agresiva), es decir, que aunque en algunos pacientes se puede complicar de forma excepcional, en general no se trata de un problema de salud grave.
Según nos explica el Dr. Martínez-Gómez, se trata de una infección que se expresa clínicamente de forma muy genérica. Es decir, que inicialmente no hay un síntoma específico, sino que suele comenzar con:
-
- Fiebre
- Dolores musculares
- Cansancio
- Inflamación o dolor de ganglios
- Erupción cutánea
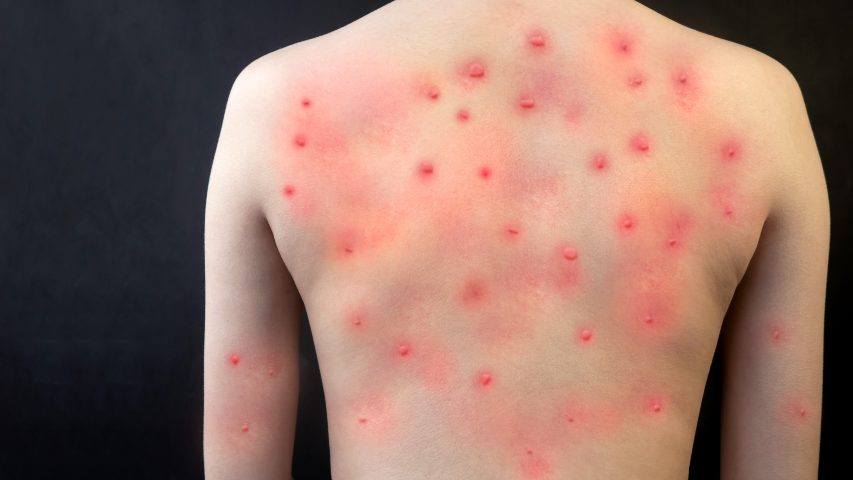
El síntoma más característico, sin duda, es la erupción cutánea. Pero las lesiones suelen aparecer entre el primer y el quinto día tras el inicio de los primeros síntomas. Suele comenzar por la cara e ir extendiéndose hacía las extremidades, primero en forma de manchas planas y rojas que luego se convierten en ampollas, que se llenan de pus (es en este momento cuando la enfermedad es más contagiosa). Al cabo de varios días las pústulas forman costra, algo parecido a lo que ocurre con otras enfermedades, como la varicela por ejemplo. Cuando caen las costras la persona deja de ser “contagiosa”. Todo el proceso, una vez que inician los síntomas, suele durar entre 2 y 4 semanas.
¿Cómo se contagia?
El principal mecanismo de transmisión de esta infección es por contacto estrecho y prolongado con una persona infectada. Se contagia a través de las secreciones respiratorias o por entrar en contacto con el fluido que proviene de las lesiones. También por el intercambio de otros líquidos corporales. Incluso se puede trasmitir por medio de materiales contaminados, como la ropa de cama o algunas superficies.
El periodo de incubación -que es el tiempo que pasa desde que entramos en contacto con el virus ya sea por contacto directo o indirecto con una persona infectada- hasta que aparecen los primeros síntomas puede ir desde los 5 hasta los 21 días.
Actualmente no existe un tratamiento efectivo para esta enfermedad, según nos comenta el Dr. Martínez-Gómez. Cuando se diagnostica a un paciente, los objetivos médicos son:
- Prevenir que se sobreinfecten las lesiones
- Controlar la fiebre para evitar que llegue a extremos muy elevados
- Intentar contener la transmisión de la infección a otras personas
“En general es una enfermedad que, a pesar de que produce la sintomatología general y lesiones cutáneas, no se asocia a grandes complicaciones. Sí que es verdad que cuantos más casos hay, la posibilidad de que hayan algunos pacientes que presenten una mayor gravedad, aumenta. Hasta ahora se han descrito casos que han presentado alteraciones de la de la coagulación, complicaciones neurológicas y otro tipo de secuelas, pero por el momento se trata de casos aislados”, en palabras de este experto.
¿Es eficaz la vacuna?
A diferencia de lo que pasa con otras infecciones, como la varicela por ejemplo, en las que existen antecedentes históricos de anticuerpos maternos, de haber pasado la enfermedad o de la vacunación, en el caso de la viruela del mono hay una gran parte de la población que no tiene ningún grado de protección. En el caso de las personas que llegaron a recibir la vacuna de la viruela, antes de su erradicación, se ha observado que tienen cierto grado de inmunidad.
Actualmente se dispone de una vacuna que, si bien no es especifica para este virus, es útil para reducir el riesgo de infección en un 85%. El problema es que en los países en los que se tiene no se dispone de dosis suficientes para inmunizar a toda la población y en algunos países, no está disponible.
En España, que es uno de los países más afectados actualmente, la vacuna se está administrando principalmente en dos contextos. El primero son las personas en las que se sabe que ha habido contacto con un caso confirmado de la enfermedad y que se considere que existe un factor de riesgo de gravedad. Por ejemplo, menores de edad, mujeres embarazadas o personas con alguna alteración del sistema inmune. El segundo son las personas que están en el programa de profilaxis prexposición del VIH (PrEP) y que son principalmente hombres que mantienen relaciones sexuales con otros hombres.
En el próximo artículo hablaremos sobre la relación que están encontrando los investigadores de diferentes países entre la viruela del mono y algunas infecciones de transmisión sexual.
Por Karla Islas Pieck
© 2022 Hispanic Information and Telecommunications Network, Inc (HITN). All rights reserved.
Imagen: ©Shutterstock / Hit Stop Media